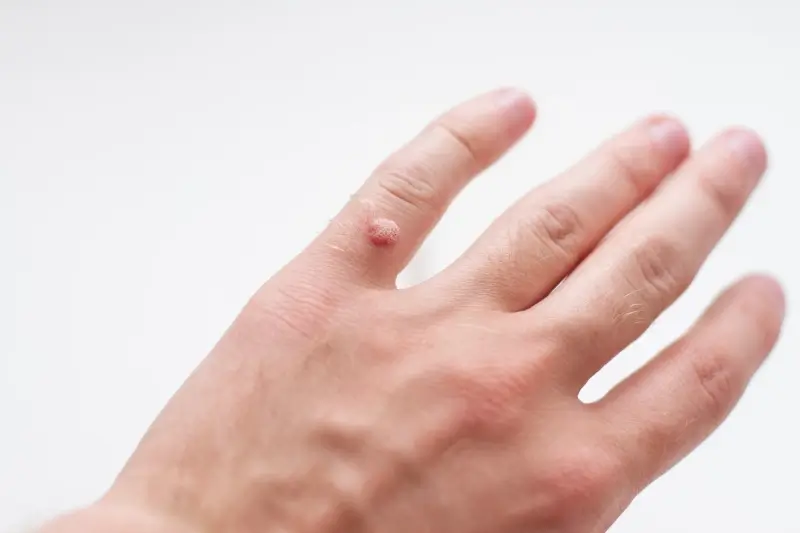
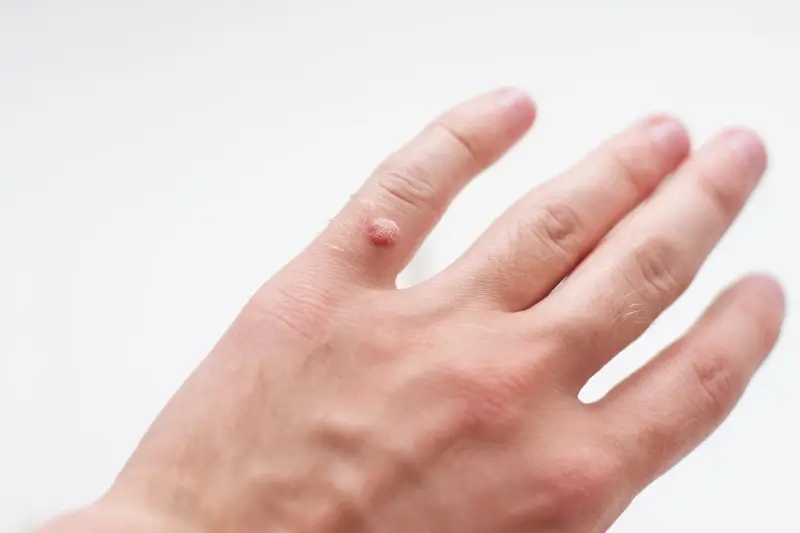
Kurzajki, znane medycznie jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała, najczęściej na dłoniach i stopach. Ich geneza tkwi w infekcji wirusowej, a konkretnie zakażeniu wirusem brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Ten niezwykle rozpowszechniony wirus obejmuje ponad sto jego typów, z których część jest odpowiedzialna za powstawanie brodawek. Warto podkreślić, że nie każdy kontakt z wirusem HPV prowadzi do rozwoju kurzajki. Ogromne znaczenie ma tu kondycja naszego układu odpornościowego.
Wirus HPV atakuje komórki naskórka, powodując ich nadmierny rozrost i charakterystyczny, grudkowaty wygląd kurzajki. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych zmian, może być zmienny – od kilku tygodni do nawet kilku miesięcy. Wirus przenosi się głównie drogą bezpośredniego kontaktu ze skórą osoby zakażonej lub poprzez kontakt z przedmiotami, na których obecne są wirusy, takimi jak ręczniki, obuwie czy nawet podłoga na basenie. Szczególnie narażone są miejsca, gdzie skóra jest uszkodzona, na przykład drobne ranki czy otarcia, ponieważ stanowią one łatwiejszą drogę wnikania wirusa do organizmu.
Wyróżnia się kilka podstawowych typów kurzajek, które różnią się wyglądem i lokalizacją. Najczęściej spotykane są brodawki zwykłe, które mają nieregularny kształt i chropowatą powierzchnię, zazwyczaj pojawiają się na palcach, dłoniach i łokciach. Brodawki stóp, zwane kurzajkami podeszwowymi, rosną do wewnątrz skóry pod wpływem nacisku podczas chodzenia, co może sprawiać ból. Brodawki płaskie, zwykle małe i gładkie, często pojawiają się na twarzy i rękach. Brodawki nitkowate, o wydłużonym kształcie, lokalizują się głównie na szyi i powiekach. Zrozumienie mechanizmu powstawania tych zmian jest kluczowe dla skutecznego zapobiegania i leczenia.
Główne przyczyny powstawania kurzajek u osób z obniżoną odpornością
Choć wirus HPV odpowiedzialny za kurzajki jest powszechnie obecny w środowisku, nie każdy, kto ma z nim kontakt, rozwija brodawki. Kluczową rolę odgrywa tutaj nasza odporność. Osoby z osłabionym układem immunologicznym są znacznie bardziej podatne na rozwój infekcji wirusowych, w tym HPV, i w konsekwencji na powstawanie kurzajek. Obniżona odporność może być spowodowana różnymi czynnikami, zarówno genetycznymi, jak i nabytymi w ciągu życia.
Często spotykaną grupą osób z obniżoną odpornością są pacjenci cierpiący na choroby przewlekłe, takie jak cukrzyca, choroby autoimmunologiczne czy infekcja wirusem HIV. Terapie immunosupresyjne, stosowane na przykład po przeszczepach narządów lub w leczeniu chorób nowotworowych, również znacząco wpływają na zdolność organizmu do walki z wirusami. Nawet pozornie niegroźne czynniki, takie jak przewlekły stres, niedobory żywieniowe, brak wystarczającej ilości snu czy nadmierne zmęczenie, mogą tymczasowo osłabić układ odpornościowy, zwiększając ryzyko infekcji HPV.
Dzieci i osoby starsze naturalnie posiadają słabszy lub dojrzewający układ odpornościowy, co czyni je bardziej podatnymi na zakażenia wirusem HPV. W przypadku dzieci, częste kontakty w przedszkolach i szkołach, a także zamiłowanie do zabaw na placach zabaw czy basenach, stwarzają dodatkowe okazje do ekspozycji na wirusa. Z kolei u osób starszych, procesy starzenia się organizmu mogą prowadzić do stopniowego osłabienia funkcji immunologicznych. Zrozumienie tych zależności jest kluczowe dla profilaktyki i odpowiedniego podejścia do leczenia zmian skórnych wywołanych przez HPV.
Jak dochodzi do zakażenia wirusem HPV powodującym kurzajki?
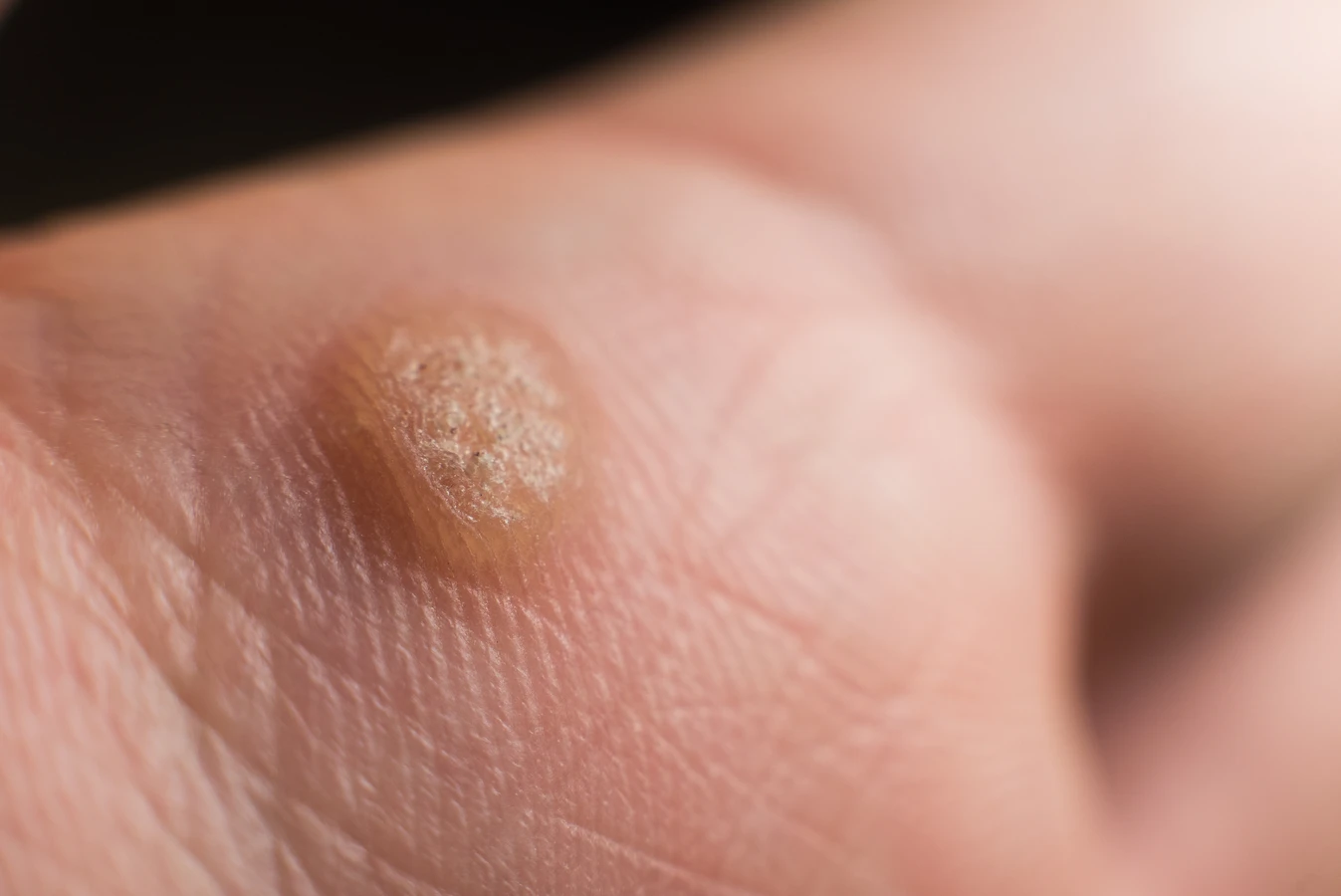
Wirus HPV preferuje wilgotne i ciepłe środowiska, dlatego miejsca takie jak baseny, sauny, siłownie czy szatnie stanowią idealne inkubatory dla wirusa. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia, ponieważ wirus może przetrwać na wilgotnych powierzchniach, takich jak podłogi czy maty. Dotknięcie zainfekowanej powierzchni, a następnie własnej skóry, zwłaszcza jeśli jest ona uszkodzona, może doprowadzić do transmisji wirusa.
Dodatkowym czynnikiem sprzyjającym zakażeniu jest obecność drobnych skaleczeń, otarć czy pęknięć na skórze. Uszkodzony naskórek stanowi łatwiejszą drogę dla wirusa do wniknięcia do głębszych warstw skóry, gdzie może rozpocząć swoją replikację i spowodować nadmierny rozrost komórek, prowadzący do powstania brodawki. Dzielenie się przedmiotami osobistego użytku, takimi jak ręczniki, maszynki do golenia czy narzędzia do pielęgnacji paznokci, które miały kontakt z zainfekowaną skórą, również może być źródłem zakażenia.
Warto również wspomnieć o możliwości autoinokulacji, czyli przeniesienia wirusa z jednego miejsca na ciele na inne. Drapanie czy skubanie istniejących kurzajek może spowodować rozprzestrzenienie się wirusa na zdrowe obszary skóry, prowadząc do pojawienia się nowych zmian. Dlatego też, w przypadku stwierdzenia kurzajek, zaleca się unikanie mechanicznego drażnienia tych zmian, aby zapobiec ich dalszemu rozprzestrzenianiu się.
Co sprzyja rozwojowi kurzajek na skórze i dłoniach?
Rozwój kurzajek, będących manifestacją infekcji wirusem HPV, nie jest wyłącznie kwestią ekspozycji na sam czynnik zakaźny. Istnieje szereg czynników, które mogą znacząco sprzyjać wnikaniu wirusa do organizmu i jego dalszemu namnażaniu się, prowadząc do powstania widocznych zmian skórnych. Dłonie, ze względu na ich częsty kontakt z otoczeniem i potencjalnie zakażonymi powierzchniami, należą do najczęściej atakowanych przez wirusa obszarów ciała.
Jednym z kluczowych czynników sprzyjających rozwojowi kurzajek jest wspomniana wcześniej obniżona odporność. Gdy układ immunologiczny jest osłabiony, organizm ma trudności z efektywnym zwalczaniem wirusa HPV, co daje mu większe pole do działania. Czynniki takie jak stres, niedobory witamin, przewlekłe choroby, ale także przyjmowanie niektórych leków mogą negatywnie wpływać na funkcjonowanie systemu odpornościowego.
Uszkodzenia naskórka stanowią otwartą furtkę dla wirusa. Drobne ranki, skaleczenia, otarcia, a nawet suchość skóry mogą ułatwić wirusowi HPV wniknięcie do głębszych warstw skóry. Dlatego też osoby pracujące fizycznie, wykonujące prace manualne, czy po prostu narażone na częste drobne urazy skóry, mogą być bardziej podatne na zakażenie. Długotrwałe moczenie skóry, na przykład podczas pływania, również może ją zmiękczyć i sprawić, że stanie się bardziej podatna na penetrację wirusa.
Wilgotne i ciepłe środowiska, takie jak wspomniane wcześniej baseny, sauny, ale także miejsca pracy, gdzie panuje wysoka wilgotność, sprzyjają przetrwaniu i namnażaniu się wirusa HPV. Noszenie nieprzewiewnego obuwia, szczególnie w ciepłe dni, może prowadzić do nadmiernego pocenia się stóp, co stwarza idealne warunki do rozwoju brodawek podeszwowych. Dzielenie się przedmiotami, które miały kontakt z zainfekowaną skórą, jak ręczniki czy przybory do pielęgnacji, również zwiększa ryzyko transmisji wirusa.
Czy kurzajki są zaraźliwe i jak zapobiegać ich rozprzestrzenianiu?
Absolutnie tak, kurzajki są zaraźliwe. Jest to kluczowa informacja dla każdego, kto ma do czynienia z tym problemem, zarówno u siebie, jak i u swoich bliskich. Zaraźliwość kurzajek wynika z obecności w nich wirusa brodawczaka ludzkiego (HPV), który może przenosić się na inne osoby lub na inne części ciała tej samej osoby. Zrozumienie mechanizmów przenoszenia wirusa jest podstawą skutecznej profilaktyki.
Podstawowym sposobem przenoszenia wirusa jest bezpośredni kontakt ze skórą osoby zakażonej. Dotknięcie kurzajki, nawet przez chwilę, może wystarczyć do zainfekowania. Dlatego tak ważne jest, aby unikać bezpośredniego kontaktu z brodawkami, zwłaszcza jeśli znajdują się one na skórze innych osób. W przypadku dzieci, które często bawią się w bliskim kontakcie, ryzyko przeniesienia wirusa jest zwiększone, szczególnie jeśli jedno z dzieci ma kurzajki.
Równie istotne jest unikanie kontaktu z przedmiotami, które mogły mieć kontakt z zainfekowaną skórą. Dotyczy to zwłaszcza miejsc publicznych, takich jak baseny, sauny, siłownie, ale także domowych przedmiotów. Wspólne używanie ręczników, obuwia, przyborów do higieny osobistej (np. pilniczków do paznokci, maszynek do golenia) może prowadzić do przeniesienia wirusa. Warto dbać o higienę tych przedmiotów i w miarę możliwości używać własnych.
Zapobieganie rozprzestrzenianiu się kurzajek obejmuje również dbanie o stan własnej skóry. Utrzymywanie skóry w dobrej kondycji, nawilżonej i wolnej od drobnych skaleczeń i otarć, zmniejsza ryzyko wniknięcia wirusa. W przypadku pojawienia się kurzajki, kluczowe jest, aby nie drapać, nie skubać ani nie wycinać zmian. Takie działania mogą prowadzić do rozprzestrzenienia się wirusa na inne części ciała (autoinokulacja) oraz do zakażenia osób w otoczeniu.
Warto również pamiętać o higienie rąk. Regularne mycie rąk, zwłaszcza po powrocie do domu, skorzystaniu z miejsc publicznych czy po kontakcie z osobą z kurzajkami, jest podstawową zasadą zapobiegającą przenoszeniu wirusów. W miejscach publicznych, gdzie ryzyko zakażenia jest większe, warto stosować ochronę, np. klapki na basenie czy ręcznik do siedzenia na ławkach.
Gdzie najczęściej pojawiają się kurzajki i jakie są ich rodzaje?
Kurzajki, będące wynikiem infekcji wirusem brodawczaka ludzkiego (HPV), mogą pojawić się na niemal każdej części ciała, jednak istnieją pewne lokalizacje, gdzie występują one zdecydowanie częściej. Zrozumienie, gdzie najczęściej można spotkać te nieestetyczne zmiany skórne, a także jakie są ich podstawowe rodzaje, jest kluczowe dla właściwej identyfikacji i podjęcia odpowiednich kroków.
Najbardziej powszechną lokalizacją kurzajek są dłonie i palce. Na dłoniach często pojawiają się tak zwane brodawki zwykłe, charakteryzujące się szorstką, grudkowatą powierzchnią i nieregularnym kształtem. Mogą występować pojedynczo lub tworzyć grupy. Na stopach, zwłaszcza na podeszwach, lokalizują się brodawki podeszwowe, zwane również kurzajkami. Ze względu na nacisk podczas chodzenia, rosną one zwykle do wewnątrz skóry, co może powodować ból i dyskomfort podczas stania czy chodzenia. Często otoczone są zrogowaciałą skórą, co utrudnia ich identyfikację.
Na twarzy, zwłaszcza w okolicy ust i brody, mogą pojawiać się brodawki płaskie. Zazwyczaj są one mniejsze, mają gładką powierzchnię i są nieco uniesione ponad poziom skóry. Częściej występują u dzieci i młodzieży. Na szyi, w okolicy pach, pachwin czy powiek, mogą pojawiać się brodawki nitkowate. Charakteryzują się one wydłużonym, cienkim kształtem, przypominającym nitkę lub mały pieprzyk na cienkiej łodyżce.
Istnieją również mniej typowe lokalizacje, takie jak okolice narządów płciowych (brodawki płciowe, powodowane przez inne typy HPV) czy nawet błony śluzowe. Jednak w kontekście ogólnego zakażenia wirusem HPV prowadzącego do powszechnych kurzajek, najczęściej mamy do czynienia z brodawkami zwykłymi, podeszwowymi, płaskimi i nitkowatymi. Zróżnicowanie objawów i lokalizacji wynika z różnorodności typów wirusa HPV oraz odmienności skóry w różnych częściach ciała.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek?
Chociaż kurzajki są zazwyczaj zmianami łagodnymi i często ustępują samoistnie, istnieją sytuacje, w których konsultacja lekarska jest nie tylko wskazana, ale wręcz konieczna. Zignorowanie pewnych sygnałów może prowadzić do powikłań, utrudnić leczenie lub nawet maskować inne, poważniejsze schorzenia. Wczesna interwencja medyczna może zapobiec wielu problemom.
Pierwszym sygnałem, który powinien skłonić do wizyty u lekarza, jest brak poprawy pomimo stosowania domowych metod leczenia przez dłuższy czas. Jeśli kurzajka nie znika po kilku tygodniach stosowania dostępnych bez recepty preparatów, a wręcz przeciwnie – powiększa się lub mnoży, warto zasięgnąć profesjonalnej porady. Lekarz będzie w stanie dobrać odpowiednią metodę leczenia, która będzie skuteczniejsza niż metody dostępne w domowym zaciszu.
Szczególną ostrożność należy zachować w przypadku pojawienia się kurzajek w nietypowych lokalizacjach lub gdy zmiany mają nietypowy wygląd. Mowa tu o brodawkach w okolicach narządów płciowych, na twarzy (zwłaszcza w pobliżu oczu), a także o zmianach, które szybko rosną, krwawią, są bolesne, swędzą lub zmieniają kolor. Takie objawy mogą sugerować obecność bardziej agresywnych typów wirusa HPV lub wręcz wskazywać na inne schorzenia skóry, które wymagają specjalistycznej diagnostyki.
Osoby z obniżoną odpornością, na przykład pacjenci po przeszczepach, osoby zakażone wirusem HIV, czy też osoby stosujące długotrwałą terapię immunosupresyjną, powinny zgłaszać się do lekarza przy pierwszych objawach pojawienia się kurzajek. Ich organizm może mieć trudności z samodzielnym zwalczeniem infekcji, a nieleczone brodawki mogą rozprzestrzenić się na większym obszarze ciała.
W przypadku brodawek podeszwowych, które mogą być bardzo bolesne i utrudniać chodzenie, wizyta u lekarza jest wskazana, aby dobrać skuteczne leczenie łagodzące dolegliwości bólowe i eliminujące zmianę. Również wtedy, gdy kurzajki pojawiają się w dużej liczbie lub szybko się mnożą, lekarz może zdiagnozować przyczynę problemu i zastosować odpowiednie leczenie, aby zapobiec dalszemu rozprzestrzenianiu się wirusa.
Metody leczenia kurzajek dostępne w domu i gabinecie lekarskim
Kurzajki, choć bywają uciążliwe, można skutecznie leczyć. Dostępne są różnorodne metody, od prostych preparatów do samodzielnego stosowania w domu, po specjalistyczne zabiegi wykonywane przez lekarzy. Wybór odpowiedniej metody zależy od wielkości, lokalizacji i liczby brodawek, a także od indywidualnych predyspozycji pacjenta.
W leczeniu domowym najczęściej stosuje się preparaty zawierające kwas salicylowy lub kwas mlekowy. Są one dostępne w formie płynów, żeli, plastrów czy maści. Działają one poprzez stopniowe złuszczanie i usuwanie zrogowaciałej tkanki kurzajki. Ważne jest regularne stosowanie tych preparatów, zgodnie z instrukcją producenta, oraz ochrona zdrowej skóry wokół brodawki, aby uniknąć jej podrażnienia.
Inną popularną metodą domową jest tzw. zamrażanie kurzajek za pomocą specjalnych preparatów dostępnych w aptekach. Działają one na zasadzie kriodestrukcji, czyli niszczenia tkanki brodawki przez bardzo niską temperaturę. Zabieg ten może wymagać powtórzenia kilkukrotnie, aby osiągnąć pełen efekt.
W gabinecie lekarskim dostępne są metody o większej skuteczności, często stosowane w przypadkach opornych na leczenie domowe. Jedną z nich jest kriochirurgia, czyli zamrażanie brodawek za pomocą ciekłego azotu. Jest to zabieg szybki i zazwyczaj skuteczny, choć może być nieco bolesny i czasami wymaga powtórzenia.
Inną metodą jest elektrokoagulacja, polegająca na wypalaniu kurzajki za pomocą prądu elektrycznego. Zabieg ten jest wykonywany w znieczuleniu miejscowym i zazwyczaj pozwala na usunięcie brodawki za jednym razem. Laseroterapia to kolejna skuteczna metoda, która wykorzystuje wiązkę lasera do niszczenia tkanki brodawki. Jest to zabieg precyzyjny, ale może być droższy od innych metod.
W niektórych przypadkach lekarz może zdecydować o chirurgicznym wycięciu kurzajki, zwłaszcza jeśli jest ona duża lub głęboko osadzona. Po zabiegu zazwyczaj konieczne jest założenie szwów. W przypadku licznych lub nawracających kurzajek, lekarz może również rozważyć zastosowanie terapii immunologicznej, która ma na celu pobudzenie własnego układu odpornościowego do walki z wirusem HPV.